تفاوت کامپوزیت ونیر و کامپوزیت سرامیکی یکی از موضوعات مهم و پر چالش در دندانپزشکی زیبایی است که بسیاری از افراد هنگام انتخاب روش مناسب برای اصلاح ظاهر دندان ها با آن مواجه می شوند. کامپوزیت ونیر معمولاً از رزین های کامپوزیتی ساخته شده و به صورت مستقیم روی دندان ها قرار می گیرند. در حالی که کامپوزیت سرامیکی یا ونیرهای سرامیکی از مواد سرامیکی مقاوم و باکیفیت تهیه شده و اغلب به صورت غیر مستقیم در آزمایشگاه ساخته می شوند و سپس روی دندان نصب می گردند.
این تفاوت ها باعث می شود که از نظر استحکام، زیبایی، ماندگاری و همچنین هزینه تفاوت کامپوزیت ونیر و کامپوزیت سرامیکی قابل توجه باشد و هر کدام برای شرایط و نیازهای خاصی مناسب تر باشند. در واقع شناخت دقیق تفاوت کامپوزیت ونیر و کامپوزیت سرامیکی می تواند به بیماران کمک کند تا بهترین تصمیم را با توجه به وضعیت دندان ها و هدف درمانی خود اتخاذ کنند.برای اطلاع از قیمت کامپوزیت دندان می توانید با کارشناسان دندان طلا تماس بگیرید.
کامپوزیت ونیر
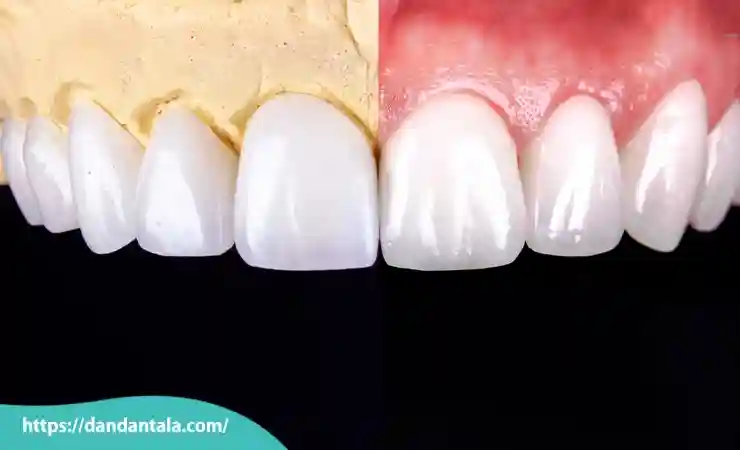
کامپوزیت ونیر یکی از روش های محبوب دندانپزشکی زیبایی است که با استفاده از مواد رزینی همرنگ دندان سطح خارجی دندان ها را پوشش می دهد و نواقص ظاهری مانند ترک خوردگی، لکه ها و فواصل بین دندانی را به خوبی مخفی می کند. این نوع روکش به صورت مستقیم توسط دندان پزشک روی دندان ها شکل داده می شود و به همین دلیل فرآیند انجام آن نسبتاً سریع و بدون نیاز به قالب گیری های پیچیده است.
علاوه بر این کامپوزیت ونیر قابلیت ترمیم و اصلاح راحت دارد و هزینه آن معمولاً کمتر از سایر روش های مشابه است که این عوامل باعث شده است تا بسیاری از افراد به عنوان راهکاری مقرون به صرفه و مؤثر برای بهبود لبخند خود به این روش مراجعه کنند.
مزایای کامپوزیت ونیر

کامپوزیت ونیر به عنوان یکی از روش های پرطرفدار دندانپزشکی زیبایی به دلیل مزایای متعددی که دارد مورد توجه بسیاری از بیماران و متخصصان قرار گرفته است. این روش نه تنها به بهبود ظاهر دندان ها کمک می کند بلکه به دلیل ویژگی های خاص خود انتخابی هوشمندانه و اقتصادی برای افرادی است که به دنبال تغییر سریع و کم هزینه در لبخند خود هستند. در ادامه به مهم ترین مزایای کامپوزیت ونیر پرداخته و هر یک را به خوبی بررسی می کنیم.
سرعت انجام و فرآیند کمتر پیچیده
یکی از بزرگ ترین مزایای کامپوزیت ونیر سرعت انجام درمان است. برخلاف روش های دیگر مانند لمینت سرامیکی که نیازمند چند جلسه و قالب گیری در آزمایشگاه است کامپوزیت ونیر به صورت مستقیم و در یک جلسه توسط دندان پزشک روی دندان ها شکل داده و سخت می شود. این ویژگی باعث می شود تا بیماران در کمترین زمان ممکن به نتیجه دلخواه برسند و نگرانی طولانی شدن فرآیند درمان را نداشته باشند.
قابلیت ترمیم و اصلاح آسان
کامپوزیت ونیر به دلیل ماهیت مواد رزینی این امکان را به دندان پزشک می دهد که در صورت بروز هر گونه آسیب یا تغییر رنگ به راحتی و بدون نیاز به تعویض کامل ترمیم شود. این ویژگی سبب می شود که نگهداری از این نوع روکش ها ساده تر بوده و طول عمر آن ها بهبود یابد به خصوص برای افرادی که ممکن است عادت به دندان قروچه یا ضربه به دندان داشته باشند.
هزینه مقرون به صرفه تر نسبت به روش های مشابه
از لحاظ اقتصادی کامپوزیت ونیر یکی از گزینه های مقرون به صرفه تر در زمینه اصلاح زیبایی دندان به شمار می آید. هزینه پایین تر نسبت به لمینت های سرامیکی یا سایر روکش ها باعث می شود تا بسیاری از افراد با بودجه محدود نیز بتوانند لبخندی زیبا و مرتب داشته باشند. این مزیت به ویژه برای کسانی که به دنبال تغییرات سریع و اقتصادی هستند بسیار ارزشمند است.
نتایج طبیعی و زیبایی ظاهری قابل قبول
مواد کامپوزیتی استفاده شده در کامپوزیت ونیر قابلیت تطابق رنگ بسیار بالایی با دندان های طبیعی دارند و می توانند به دقت شکل و فرم دندان ها را بازسازی کنند. این باعث می شود نتیجه نهایی بسیار طبیعی و زیبا به نظر برسد و تفاوت چندانی با دندان های سالم نداشته باشد. این ویژگی برای افرادی که اهمیت زیادی به زیبایی لبخند خود می دهند یک نکته بسیار مثبت محسوب می شود.
معایب کامپوزیت ونیر
کامپوزیت ونیر هرچند مزایای زیادی دارد اما مانند هر روش درمانی دیگری معایبی نیز به همراه دارد که باید پیش از انتخاب آن مد نظر قرار گیرد. یکی از معایب مهم کامپوزیت ونیر مقاومت کمتر نسبت به لمینت های سرامیکی است این روکش ها نسبت به فشار و ساییدگی کمتر دوام دارند و ممکن است در طول زمان دچار ترک خوردگی یا سایش شوند.
همچنین کامپوزیت ها بیشتر مستعد تغییر رنگ و لکه پذیری هستند به ویژه اگر فرد عادت به مصرف غذاها و نوشیدنی های رنگی مانند قهوه، چای یا سیگار کشیدن داشته باشد. از سوی دیگر طول عمر کامپوزیت ونیر معمولاً کمتر است و نیاز به ترمیم یا تعویض دوره ای دارد که ممکن است برای برخی بیماران ناخوشایند باشد. در نهایت کاربری این روش نیازمند مهارت بالای دندان پزشک است تا نتیجه ای طبیعی و مطلوب حاصل شود در غیر این صورت ممکن است ظاهر نهایی رضایت بخش نباشد.
کاربردهای کامپوزیت ونیر

کامپوزیت ونیر به دلیل ویژگی های منحصربه فردش در دندانپزشکی زیبایی کاربرد های گسترده ای دارد و توانسته جایگاه ویژه ای در اصلاح و بهبود ظاهر دندان ها پیدا کند. یکی از کاربرد های اصلی آن پوشش نواقص ظاهری دندان ها مانند ترک ها، شکستگی ها و ساییدگی های سطحی است که باعث می شود دندان ها سالم تر و زیبا تر به نظر برسند.
همچنین کامپوزیت ونیر برای اصلاح رنگ دندان هایی که به دلایل مختلفی مانند مصرف مواد غذایی رنگی، مصرف دخانیات یا سن تغییر رنگ داده اند بسیار مؤثر است و می تواند لبخندی روشن تر و جذاب تر ایجاد کند. علاوه بر این، این روش در بستن فواصل بین دندان ها که باعث عدم هماهنگی در ظاهر لبخند می شود کاربرد دارد و بدون نیاز به ارتودنسی های طولانی مدت فرم دندان ها را بهبود می بخشد.
از سوی دیگر کامپوزیت ونیر می تواند شکل و اندازه دندان ها را نیز تغییر دهد تا دندان هایی با ظاهر نامتناسب به تناسب و زیبایی مطلوب برسند. در نهایت این روش به عنوان راهکاری سریع، کم تهاجمی و کم هزینه برای افرادی که می خواهند بدون جراحی یا روش های پیچیده لبخندی زیبا و طبیعی داشته باشند مورد استفاده قرار می گیرد.
کامپوزیت سرامیکی دندان

کامپوزیت سرامیکی یا همان لمینت سرامیکی یکی از روش های پیشرفته و محبوب در دندانپزشکی زیبایی است که با استفاده از مواد سرامیکی با کیفیت بالا ساخته می شود. این روکش ها به صورت غیرمستقیم و در آزمایشگاه های دندان سازی تولید شده و سپس روی سطح دندان ها چسبانده می شوند.
کامپوزیت سرامیکی به دلیل ساختار مقاوم و طبیعی خود دارای استحکام و دوام بسیار بالایی است و می تواند سال ها بدون تغییر رنگ یا آسیب ظاهر زیبا و درخشانی را حفظ کند. علاوه بر این، این نوع روکش ها به دلیل شباهت زیاد به مینای طبیعی دندان از نظر زیبایی نمره بسیار بالایی کسب می کنند.
و برای افرادی که به دنبال اصلاح مشکلات پیچیده تر دندانی مانند شکستگی های عمیق، تغییر رنگ شدید یا ناهماهنگی های ظاهری هستند گزینه ای ایده آل محسوب می شوند. هرچند فرآیند انجام کامپوزیت سرامیکی طولانی تر و هزینه آن بالاتر از کامپوزیت ونیر است اما ماندگاری و کیفیت بالای آن باعث شده این روش به یکی از انتخاب های اصلی برای درمان های زیبایی در دندانپزشکی تبدیل شود.
مزایای کامپوزیت سرامیکی دندان

کامپوزیت سرامیکی به عنوان یکی از مدرن ترین روش های زیبایی دندان پزشکی به دلیل مزایای منحصر به فردش مورد استقبال افراد زیادی قرار گرفته است. این روش با ترکیب هنر و علم ظاهری طبیعی و درخشان به دندان ها می بخشد و در عین حال از دوام و استحکام بالایی برخوردار است.
استفاده از کامپوزیت سرامیکی برای اصلاح نواقص ظاهری دندان ها نه تنها نتیجه ای زیباشناختی به همراه دارد بلکه از نظر عملکردی نیز کیفیت بالایی ارائه می دهد. در ادامه به مهم ترین مزایای کامپوزیت سرامیکی پرداخته می شود.
زیبایی فوق العاده و شباهت بالا به دندان طبیعی
: یکی از برجسته ترین مزایای کامپوزیت سرامیکی ظاهر طبیعی و شفافیت بالای آن است که شباهت بسیار زیادی به مینای طبیعی دندان دارد. این ویژگی باعث می شود پس از نصب دندان ها کاملاً طبیعی به نظر برسند و لبخند فرد درخشان تر و هماهنگ تر باشد. بر خلاف برخی روش های دیگر که ممکن است ظاهر مصنوعی به دندان ها بدهند روکش های سرامیکی به گونه ای طراحی می شوند که رنگ، فرم و انعکاس نور مشابه دندان های واقعی باشد.
مقاومت بالا در برابر لکه و تغییر رنگ
کامپوزیت سرامیکی به دلیل سطح صاف و غیرمتخلخل خود مقاومت بسیار بالایی در برابر لکه پذیری و تغییر رنگ دارد. حتی پس از گذشت چندین سال این نوع روکش ها در برابر موادی مانند قهوه، چای، شراب قرمز یا سیگار مقاومت خوبی از خود نشان می دهند و ظاهر خود را حفظ می کنند. این ویژگی به ویژه برای افرادی که به داشتن لبخندی همواره سفید و براق اهمیت می دهند بسیار حائز اهمیت است.
طول عمر بالا و دوام فوق العاده
استفاده از مواد سرامیکی با کیفیت بالا در ساخت این نوع ونیر موجب افزایش قابل توجه طول عمر آن ها شده است. در صورت رعایت بهداشت دهان و دندان و مراقبت مناسب کامپوزیت سرامیکی می تواند بیش از ۱۰ سال بدون نیاز به تعویض یا ترمیم مورد استفاده قرار گیرد. این دوام بالا در برابر فشارهای روزانه مانند جویدن یا گاز گرفتن نیز آن را به گزینه ای مطمئن برای درمان های زیبایی دندان تبدیل کرده است.
اصلاح دقیق فرم و ساختار دندان ها
کامپوزیت های سرامیکی این امکان را به دندان پزشک می دهند که با دقت بسیار بالا، فرم، اندازه و جهت دندان ها را اصلاح کند. به همین دلیل برای درمان مواردی مانند دندان های کج، فاصله دار، ترک خورده یا دارای سایش های شدید گزینه ای بسیار مؤثر است. با این روش می توان لبخندی متقارن و هماهنگ خلق کرد که هم از نظر زیبایی و هم عملکردی در سطح بالایی قرار دارد.
معایب کامپوزیت سرامیکی
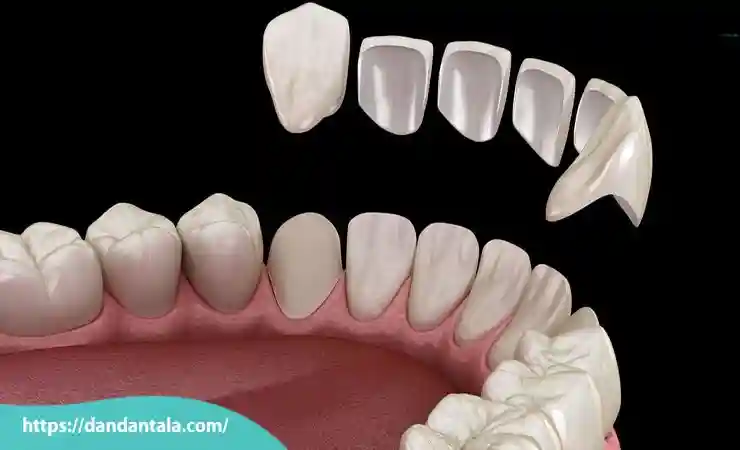
با وجود کیفیت بالا و ظاهر زیبای کامپوزیت سرامیکی این روش نیز همانند سایر درمان های زیبایی معایبی دارد که باید پیش از تصمیم گیری نهایی به دقت مورد بررسی قرار گیرد. آشنایی با این موارد به کاربران کمک می کند تا با دیدی واقع بینانه تر نسبت به انتخاب این روش اقدام نمایند.
هزینه بالاتر نسبت به روش های دیگر
یکی از مهم ترین نکات قابل توجه در مورد کامپوزیت سرامیکی قیمت نسبتاً بالای آن است. این روکش ها به صورت غیرمستقیم در لابراتوارهای دندان سازی طراحی و ساخته می شوند و به همین دلیل هزینه نهایی آن ها از کامپوزیت ونیرهای معمولی بیشتر است. این موضوع ممکن است برای برخی بیماران از نظر اقتصادی محدودیت ایجاد کند.
نیاز به تراشیدن مینای دندان
برای نصب دقیق و ماندگار کامپوزیت سرامیکی معمولاً لازم است بخشی از مینای سطحی دندان تراشیده شود. این فرآیند اگرچه به صورت کنترل شده و دقیق انجام می گیرد اما دائمی است و مینای تراش خورده دیگر قابل بازگشت نخواهد بود. این موضوع ممکن است در برخی افراد منجر به حساسیت دندانی شود.
عدم امکان ترمیم در صورت آسیب
در صورتی که کامپوزیت سرامیکی دچار شکستگی یا لب پرید گی شود برخلاف کامپوزیت ونیر معمولی امکان ترمیم مستقیم آن وجود ندارد و معمولاً نیاز به تعویض کامل روکش خواهد بود. این مسئله می تواند منجر به صرف هزینه و زمان بیشتر برای بیمار شود.
طولانی بودن مراحل درمان
کامپوزیت سرامیکی معمولاً در چند مرحله و طی جلسات متعدد انجام می شود. از قالب گیری اولیه تا آماده سازی در لابراتوار و نصب نهایی ممکن است چند هفته زمان نیاز باشد. در نتیجه افرادی که به دنبال درمان سریع تری هستند ممکن است این موضوع را به عنوان یک محدودیت در نظر بگیرند.
کاربردهای کامپوزیت سرامیکی

کامپوزیت سرامیکی به عنوان یکی از پیشرفته ترین روش های دندانپزشکی زیبایی کاربرد های گسترده ای در اصلاح فرم و ظاهر دندان ها دارد. این نوع روکش به دلیل ظاهر طبیعی، مقاومت بالا و ماندگاری طولانی انتخابی مناسب برای افرادی است که به دنبال لبخندی جذاب و هماهنگ هستند. در ادامه به مهم ترین کاربرد های کامپوزیت سرامیکی اشاره می کنیم.
اصلاح رنگ دندان ها با ماندگاری بالا
کامپوزیت سرامیکی گزینه ای ایده ال برای رفع تغییر رنگ های شدید دندانی است که با سفید کننده های معمولی از بین نمی روند. این روکش ها به دلیل ساختار غیرمتخلخل نسبت به تغییر رنگ بسیار مقاوم اند و برای افرادی که به دنبال سفیدی دائمی دندان هستند انتخاب مناسبی به شمار می آیند.
پوشش ترک خوردگی ها و شکستگی های دندان
دندان هایی که بر اثر ضربه یا سایید گی دچار شکستگی جزئی یا ترک شده اند با استفاده از روکش سرامیکی به راحتی بازسازی می شوند. این روش علاوه بر ایجاد ظاهر یکنواخت و سالم به تقویت ساختار دندان آسیب دیده نیز کمک می کند.
اصلاح نامنظمی و ناهماهنگی ظاهری دندان ها
برای دندان هایی که دچار بد شکلی، کوتاهی، بلندی یا زاویه دار بودن هستند کامپوزیت سرامیکی امکان اصلاح دقیق فرم و اندازه را فراهم می سازد. با این روش می توان بدون نیاز به ارتودنسی طولانی مدت دندان هایی متناسب و منظم ایجاد کرد.
بستن فاصله بین دندان ها(دیاستم)
وجود فاصله بین دندان های جلویی به ویژه در ناحیه لبخند یکی از نگرانی های رایج در زیبایی دندان هاست. کامپوزیت سرامیکی به راحتی این فاصله ها را پر کرده و لبخندی پیوسته و هماهنگ ایجاد می کند بدون آنکه آسیبی به دندان های طبیعی وارد شود.
جایگزینی مناسب برای ترمیم های قدیمی یا نامناسب
در مواردی که بیمار قبلاً از ترمیم های کامپوزیتی قدیمی یا روکش های نامتناسب استفاده کرده باشد می توان با بهره گیری از کامپوزیت سرامیکی ظاهری طبیعی تر و ماندگارتر به دندان ها بخشید. این کاربرد به ویژه برای بازسازی لبخند در قالب درمان های کامل زیبایی بسیار مؤثر است.
بهترین مارک کامپوزیت ونیر دندان
انتخاب برند مناسب کامپوزیت ونیر دندان نقش بسیار مهمی در کیفیت، زیبایی و ماندگاری نتیجه نهایی دارد. هرچه مواد استفاده شده در کامپوزیت مرغوب تر و با تکنولوژی پیشرفته تری تولید شده باشند احتمال رسیدن به نتیجه ای طبیعی تر و بادوام تر نیز افزایش می یابد. در حال حاضر برند های مختلفی در بازار جهانی وجود دارند که توسط دندان پزشکان حرفه ای مورد استفاده قرار می گیرند. در ادامه با برخی از بهترین مارک های کامپوزیت ونیر آشنا می شویم.
کامپوزیت ونیر برند فیلتک(Filtek) ساخت 3M آمریکا
کامپوزیت Filtek از شرکت معتبر 3M یکی از شناخته شده ترین گزینه ها در دندانپزشکی زیبایی است. این برند به دلیل مقاومت بالا در برابر سایش تطابق رنگ فوق العاده با دندان های طبیعی و قابلیت پالیش پذیری بالا بسیار مورد استقبال قرار گرفته است. بسیاری از دندان پزشکان حرفه ای در سراسر جهان برای درمان های زیبایی از این مارک استفاده می کنند.
کامپوزیت یونیورسال میسریوم(Enamel Plus HRi) ساخت ایتالیا
Enamel Plus HRi یکی از برند های حرفه ای و پیشرفته در زمینه کامپوزیت های زیبایی است. این کامپوزیت به خاطر شفافیت و شباهت زیاد به مینای طبیعی دندان نتایجی بسیار طبیعی و درخشان ایجاد می کند. همچنین امکان لایه گذاری با دقت بالا و کنترل رنگ بسیار دقیق از ویژگی های برجسته این برند است.
کامپوزیت ونوس(Venus)ساخت شرکت Kulzer آلمان
Venus یکی دیگر از برند های معتبر اروپایی است که به خاطر مقاومت بالا، استحکام خوب و تطابق رنگ عالی با دندان گزینه ای ایده آل برای درمان های زیبایی محسوب می شود. این محصول همچنین در برابر تغییر رنگ و لکه پذیری مقاوم است و ظاهر طبیعی و شفاف دندان را به خوبی حفظ می کند.
کامپوزیت جیانیال(G-aenial)ساخت GC ژاپن
GC یکی از برند های معتبر ژاپنی در حوزه محصولات دندانپزشکی است. کامپوزیت G-aenial به دلیل کارایی بالا، انعطاف پذیری مناسب و قابلیت پرداخت عالی میان دندان پزشکان محبوبیت زیادی دارد. این محصول ترکیبی مناسب از زیبایی، دوام و کاربری راحت را فراهم می کند.
کامپوزیت تتریک ان سرام ایوکلار(Tetric EvoCeram) ساخت Ivoclar Vivadent سوئیس
Tetric EvoCeram با تکنولوژی نانو-هیبریدی یکی از بهترین گزینه ها برای ونیرهای کامپوزیتی محسوب می شود. این کامپوزیت با رنگ بندی متنوع، استحکام بالا و پالیش پذیری فوق العاده ظاهر دندان ها را به شکلی طبیعی و براق بازسازی می کند. همچنین از لحاظ طول عمر و مقاومت در برابر شکستگی عملکرد قابل توجهی دارد.
کامپوزیت ونیر یا کامپوزیت سرامیکی کدام یک بهترند؟
انتخاب بین کامپوزیت ونیر و کامپوزیت سرامیکی بستگی به نیاز، بودجه و اولویت های زیبایی هر فرد دارد اگر به دنبال روشی سریع، مقرون به صرفه و با امکان ترمیم آسان هستید،پ کامپوزیت ونیر گزینه مناسبی است اما اگر زیبایی طبیعی، مقاومت بالا در برابر لکه و ماندگاری طولانی مدت برایتان اهمیت دارد و با هزینه بالاتر مشکلی ندارید کامپوزیت سرامیکی انتخاب بهتری خواهد بود.
:: بازدید از این مطلب : 12
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0

